Die meisten Leser, die auf diesen Text stoßen, haben eine Frage im Kopf: Ist das, was gerade passiert ist, gefährlich und muss ich ins Krankenhaus? Die kurze Antwort lautet: Ein Marderbiss ist meistens kein Drama, aber er ist auch niemals nur ein gewöhnlicher Kratzer — eine Bisswunde durch ein wildes Raubtier verhält sich anders als ein aufgeschürftes Knie, und das medizinische Vorgehen ist eindeutig und einfach.
Dieser Leitfaden setzt voraus, dass der Vorfall bereits passiert ist. Er zeigt, was in den nächsten Minuten und Stunden zu tun ist, welche biologischen Risiken tatsächlich bestehen, wann man diskussionslos in die Notaufnahme fahren sollte und wie man vorgeht, wenn ein Hund oder eine Katze das Opfer ist. Wenn Sie zuvor nur den Verdacht hatten, dass ein Marder auf dem Grundstück herumschleicht, ist dieser Text eine Notfallhilfe, kein Präventionsratgeber.
§ 01Beißt ein Marder überhaupt einen Menschen?
Fangen wir mit dem Wichtigsten an: Der Steinmarder (Martes foina) greift keine Menschen an. Er ist scheu, territorial und wählt fast immer die Flucht statt der Konfrontation. Die Statistiken von Rehabilitationszentren und Veterinärämtern sind hier eindeutig: In Mitteleuropa werden jährlich nur vereinzelte Marderbitsse registriert – die meisten bei Versuchen, das Tier zu fangen, vom Dachboden zu entfernen oder aus einer Falle zu befreien.
Situationen, in denen es tatsächlich zu einem Biss kommt, lassen sich in einige Szenarien unterteilen:
- Fangen des Tieres mit bloßen Händen — der häufigste Grund. Ein Marder in Panik verteidigt sich sofort, und seine Zähne durchdringen gewöhnliche Gartenhandschuhe.
- Verteidigung des Wurfs — ein Weibchen kann zwischen April und Juli unerwartet angreifen, wenn man sich dem Nest auf dem Dachboden oder im Holzstapel nähert.
- Krankes oder verletztes Tier — ein Individuum mit einer Verletzung, unter Schock oder mit neurologischen Symptomen (potenziell Tollwut, wenn auch selten) verliert die normale Fluchtdistanz.
- Konflikt mit Hund oder Katze — ein Mensch, der versucht, kämpfende Tiere zu trennen, wird versehentlich gebissen, oft in die Hand oder den Unterarm.
- Unerfahrene Jungtiere — im Frühsommer sind junge Marder oft erstaunlich wenig vorsichtig und können aus reiner Neugier zubeißen, wenn man versucht, sie zu berühren.
Die praktische Schlussfolgerung ist, dass das Bissrisiko direkt proportional dazu steigt, wie nahe man herangeht. Das Beobachten eines Marders aus der Ferne ist sicher. Kontaktversuche sind es nicht. Mehr über seine Gewohnheiten schreiben wir im Text Gewohnheiten des Steinmarders.
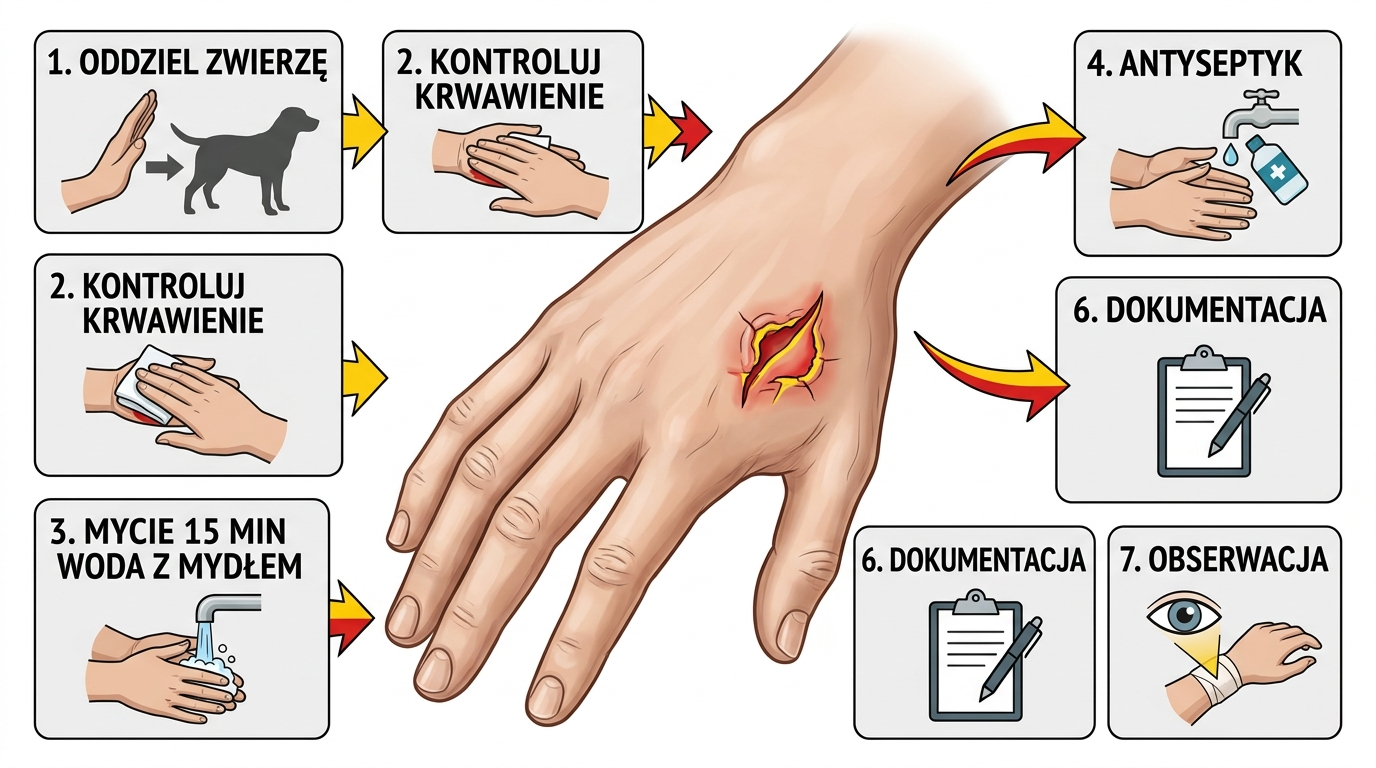
§ 02Erste Hilfe — Schritt für Schritt
Das Verfahren ist bei jedem Biss eines wilden Säugetiers gleich: Blutungskontrolle, gründliches Waschen, Antiseptikum, Verband, Dokumentation. Wichtig sind die Reihenfolge und die Zeit — die ersten 15 Minuten sind der beste Moment, um das Infektionsrisiko um eine Größenordnung zu senken. Je später man die Wunde reinigt, desto weniger effektiv sind alle weiteren Schritte.
- Schritt 1 — Ruhe bewahren, Tier trennen. Bevor Sie irgendetwas mit der Wunde tun, stellen Sie sicher, dass der Marder nicht erneut zubeißen kann. Sperren Sie ihn in einen Raum oder halten Sie einen sicheren Abstand. Ein zweiter Biss während der Versorgung des ersten ist nicht selten.
- Schritt 2 — Blutungskontrolle. Eine leichte bis mäßige Blutung aus einer Bisswunde ist erwünscht — sie spült Krankheitserreger aus dem Bisskanal. Stoppen Sie sie nicht sofort durch Druck. Erst bei einer starken, pulsierenden Blutung (selten beim Marder, da die Zähne klein sind) üben Sie Druck mit sauberer Gaze aus und lagern das Gliedmaß hoch.
- Schritt 3 — 10–15 Minuten mit Wasser und Seife waschen. Dies ist der wichtigste Teil des gesamten Verfahrens. Lauwarmes, fließendes Wasser mit Seife (gewöhnliche Kernseife oder Flüssigseife), der Strahl direkt in die Wunde gerichtet, die Umgebung massieren. Kürzen Sie nicht ab — 15 Minuten, nach der Uhr gemessen. Seife zerstört die Hüllen von Bakterien und Viren und senkt das Infektionsrisiko signifikant.
- Schritt 4 — Antiseptikum. Nach dem Waschen und Trocknen mit einem sauberen Tuch ein Antiseptikum auftragen: Octenidin mit Phenoxyethanol (Octenisept) oder Povidon-Jod (Betaisodona). Alkohol und Wasserstoffperoxid werden weniger empfohlen — sie reizen das Gewebe und verzögern die Heilung. Trocknen lassen.
- Schritt 5 — Lockerer, nicht okklusiver Verband. Sterile Gaze, Pflaster mit Wundauflage, leichter Verband. Kleben Sie die Wunde nicht luftdicht zu und verwenden Sie keine Hydrokolloid-Pflaster — Bisswunden benötigen Luftzufuhr, da ein Luftabschluss die Vermehrung von Anaerobiern (u.a. Clostridium tetani) fördert.
- Schritt 6 — Dokumentation. Machen Sie sofort ein Foto der Wunde und wiederholen Sie dies nach 12 und 24 Stunden. Notieren Sie Datum, Uhrzeit des Vorfalls und die Umstände (war das Tier ohne Grund aggressiv, sah es krank aus, ist es geflohen). Das sind Informationen, nach denen der Arzt fragen wird.
- Schritt 7 — Beobachtung am ersten Tag. Überprüfen Sie die Wunde alle paar Stunden. Zunehmende Schwellung, Rötung über den Wundrand hinaus, Eiter, Wärme, pochender Schmerz, Fieber, rote Streifen Richtung Herz — jedes dieser Symptome bedeutet: Gehen Sie jetzt zum Arzt.
Dieser Leitfaden ersetzt keine ärztliche Konsultation. Bei jeglichen Zweifeln — Wundtiefe, Lokalisation im Gesicht oder an der Hand, schnell zunehmende Schwellung, unklarer Impfstatus, Opfer ist ein Kind — wenden Sie sich umgehend an einen Hausarzt, den ärztlichen Notdienst oder eine Notaufnahme. Die Indikation für eine PEP (Tollwutprophylaxe) stellt ausschließlich ein Arzt nach Beurteilung der Exposition.
§ 03Biologische Risiken — wovor wir uns wirklich fürchten
Eine Bisswunde durch ein wildes Raubtier unterscheidet sich von einem Schnitt mit dem Messer durch drei Merkmale: Sie ist tief und schmal (Zähne dringen wie Nadeln ein und bilden einen tiefen Kanal, der schwer auszuspülen ist), sie ist mit der Mundflora des Tieres kontaminiert (reichhaltig und aggressiv), oft geht sie mit einer Gewebequetschung einher (lokal geschwächtes Immunsystem im Wundbereich). Diese drei Faktoren zusammen erklären, warum sich Bisswunden viel häufiger infizieren als normale Wunden.
Drei Risiken, die immer in Betracht gezogen werden:
- Pasteurella multocida — Ein gramnegatives Stäbchen, das in der Mundhöhle fast aller Raubsäugetiere vorkommt. Verursacht eine schnell fortschreitende lokale Infektion (Rötung, Schwellung, Schmerz, Eiter) bereits innerhalb von 6–24 Stunden nach dem Biss. In schweren Fällen führt sie zu Phlegmonen, Sehnen- oder Knochenentzündungen und in Ausnahmefällen zur Sepsis. Das Standardantibiotikum der ersten Wahl ist Amoxicillin mit Clavulansäure.
- Tetanus (Clostridium tetani) — Bakteriensporen, die in Erde, Staub und auf Tierzähnen weit verbreitet sind. Jede tiefe, schmutzige Wunde mit möglicher Verunreinigung ist ein potenzielles Eintrittstor für die Infektion. Die Krankheit (bis zu 3 Wochen nach dem Biss) ist gefährlich und teuer in der Behandlung. Die Vorsorge durch Impfung ist denkbar einfach — aber nur, wenn man daran denkt.
- Tollwut (Rabies) — Ein Virus, das durch Speichel beim Biss oder Kontakt mit Schleimhäuten übertragen wird. In Mitteleuropa ist es selten, aber real. Viele Länder gelten bei Wildtieren nicht als vollkommen tollwutfrei; in einigen Regionen werden alle paar Jahre Fälle bei Füchsen, Rehen oder Fledermäusen gemeldet. Marderverwandte (Marder, Wiesel, Iltis) wurden als Sekundärwirte beschrieben. Die Krankheit ist nach Auftreten der Symptome beim Menschen zu 100 % tödlich, aber die Postexpositionsprophylaxe (PEP), die im richtigen Zeitfenster verabreicht wird, schützt zu 100 %.
Zum Kontext: Bakterielle Wundinfektionen nach einem Marderbiss sind in etwa 15–20 % der Fälle ohne ordnungsgemäße Erste Hilfe ein reales Szenario. Tetanus — bei aktueller Impfung praktisch kein Risiko. Tollwut — in unseren Breiten gibt es nur wenige Expositionsfälle pro Jahr, aber die Folgen eines Versäumnisses sind so schwerwiegend, dass jeder Biss durch ein Wildtier standardmäßig als verdächtige Exposition behandelt wird, bis ein Arzt etwas anderes entscheidet.
§ 04Wann unbedingt zum Arzt oder in die Notaufnahme
Für einige Leser mag diese Nachricht unangenehm sein, aber sie ist eindeutig: Nach dem Biss eines Wildtiers ist der Kontakt mit einem Arzt Standard, keine Übervorsicht. In leichten Fällen kann dies ein Besuch beim Hausarzt innerhalb von 24 Stunden sein. In ernsteren Fällen — die Notaufnahme am selben Tag, am besten innerhalb von 6 Stunden.
| Situation / Symptom | Reaktion |
|---|---|
| Kleiner oberflächlicher Biss, Erwachsener, Impfungen aktuell | Hausarzt innerhalb von 24 h, Wundkontrolle |
| Tiefe Bisswunde, schwer zu stoppende Blutung | Sofort Notaufnahme |
| Lokalisation: Gesicht, Hals, Hand, Gelenk | Sofort Notaufnahme (funktionales und ästhetisches Risiko) |
| Opfer: Kind unter 12 Jahren oder ältere Person | Sofort Notaufnahme |
| Opfer: Schwangere, Person mit geschwächtem Immunsystem | Sofort Notaufnahme |
| Tier ist geflohen oder sah krank aus (Speichelfluss, Desorientierung) | Notaufnahme — Beurteilung Tollwut-PEP |
| Keine Tetanusimpfung in den letzten 5+ Jahren | Notaufnahme oder Praxis innerhalb 24 h — Auffrischung |
| Wunde nach 12–24 h: Schwellung, Rötung, Eiter, Fieber | Notaufnahme / Notdienst, Antibiotikatherapie |
| Rote Streifen von der Wunde Richtung Herz, Fieber, Schüttelfrost | Sofort Notaufnahme — Verdacht auf Sepsis |
Die Lokalisation hat eine Bedeutung, die man nicht auf den ersten Blick sieht. Die Hand ist ein dichtes Netz aus Sehnen, Sehnenscheiden und kleinen Gelenken — eine Infektion breitet sich dort blitzschnell aus und kann innerhalb von 48 Stunden zu einer dauerhaften Bewegungseinschränkung der Finger führen. Das Gesicht — Nähe zu Atemwegen, Augen, Gefäßen. Gelenke — das Risiko einer Gelenkentzündung erfordert eine schnelle chirurgische Beurteilung. Diese drei Bereiche werden nach einem gesonderten Standard behandelt.
In die Notaufnahme fährt man ohne Diskussion, wenn: die Wunde im Gesicht, an der Hand oder am Gelenk ist; das Opfer ein Kind, eine Schwangere oder eine immunschwache Person ist; die Blutung schwer zu stoppen ist; das Tier verschwunden ist oder krank aussah (PEP-Risiko); Symptome einer systemischen Infektion auftreten — Fieber, Schüttelfrost, zunehmende Schwellung, rote Streifen. Es lohnt sich nicht, bis zum Morgen zu warten — eine Antibiotikatherapie, die nach 24 Stunden begonnen wird, ist doppelt so wenig wirksam wie eine, die nach 6 Stunden beginnt.
§ 05Impfungen — Tetanus und Tollwutprophylaxe (PEP)
Zwei Impfungen, über die in der Praxis nach einem Marderbiss gesprochen wird: Tetanus (routinemäßig bei jeder Bisswunde) und Tollwut im Postexpositionsschema (PEP) (bedingt, nach Risikobeurteilung).
Die Tetanusimpfung ist keine Reaktion auf den Vorfall — sie ist der Hintergrundschutz, den man entweder hat oder nicht. Denken Sie davor daran, nicht erst danach.
Tetanus. Der Impfkalender sieht eine vollständige Tetanus-Grundimmunisierung im Kindesalter vor, mit Auffrischimpfungen. Bei Erwachsenen wird eine Auffrischimpfung alle 10 Jahre empfohlen. Nach einem Biss fragt der Arzt nach dem Datum der letzten Impfung. Das verkürzte Schema lautet:
- Impfung aktuell (letzte Dosis < 5 Jahre her) — normalerweise keine zusätzliche Dosis bei sauberer und oberflächlicher Wunde.
- Impfung 5–10 Jahre her — Auffrischdosis (Td oder Tdap), 1 Injektion.
- Impfung vor über 10 Jahren oder unbekannt — Auffrischdosis + eventuell Tetanus-Immunglobulin (bei tiefen, schmutzigen Bisswunden).
- Keine dokumentierte Impfung in der Vergangenheit — vollständiges Schema der Grundimmunisierung (3 Dosen) plus Immunglobulin.
Tollwut — PEP (Post-Exposure Prophylaxis). Das Prinzip ist einfach: Wenn das Tier nicht beobachtet werden kann (geflohen, getötet, Wildtier), wird die Exposition als verdächtig behandelt und die Prophylaxe eingeleitet. Die PEP nach dem Essen-Schema umfasst fünf Impfdosen (Tage 0, 3, 7, 14, 28). Bei tiefen Wunden, im Gesicht oder bei zuvor ungeimpften Personen wird zusätzlich am Tag 0 spezifisches Immunglobulin um die Wunde herum verabreicht.
Praktisch wichtig: Die PEP ist wirksam, wenn sie vor dem Auftreten von Symptomen eingeleitet wird. Je früher, desto sicherer — Standard ist der Beginn innerhalb von 24–48 Stunden nach der Exposition. Nach Auftreten von Tollwutsymptomen beim Menschen ist die Behandlung praktisch wirkungslos. Die Entscheidung über eine PEP trifft immer der Arzt auf der Grundlage der Expositionsbeurteilung und der epidemiologischen Situation im jeweiligen Landkreis.
Bringen Sie in die Notaufnahme (oder in die Praxis) mit: Impfausweis oder medizinische Dokumentation mit dem Datum der letzten Tetanusimpfung, Fotos der Wunde vom Zeitpunkt des Geschehens, kurze Beschreibung der Umstände (was haben Sie getan, war das Tier ohne Grund aggressiv, ist es geflohen, hat es jemand gesehen). Diese drei Informationen halbieren die Zeit der Beurteilung.
§ 06Hund oder Katze von einem Marder gebissen
Das zweite häufige Szenario: Ein Marder hat Ihren Hund oder Ihre Katze gebissen. Meist passiert dies nachts im Garten, wenn der Hund versucht, einen Marder am Komposter zu fangen, oder die Katze am Hühnerstall in einen Kampf gerät. Aus tierärztlicher Sicht ist die Regel einfach: Tierarzt am selben Tag, egal wie die Wunde aussieht. Es gibt zwei Gründe: das bakterielle Risiko und das Tollwutrisiko.
Was Sie tun sollten, bevor Sie in die Klinik fahren:
- Tiere sicher trennen — ein vom Kampf aufgeregter Hund kann immer noch gefährlich für Menschen sein. Tragen Sie dickere Handschuhe, wenn Sie sich der Wunde nähern.
- Allgemeinzustand prüfen — läuft das Tier normal, hat es Atemnot, lahmt es. Blutungen aus Wunden im Bereich von Hals, Brust oder Bauch sind besonders dringlich.
- Mäßige Blutung — mit steriler Kochsalzlösung (in der Apotheke erhältlich) oder abgekochtem Wasser spülen; verwenden Sie keine menschlichen Antiseptika, einige (z. B. Alkohol) reizen die Schleimhäute und das Unterhautgewebe von Tieren.
- Leichter Schutzverband — Gaze und Verband, wenn das Tier es zulässt. Schnüren Sie Gliedmaßen oder den Hals nicht ab.
- Transport in der Box oder an der Leine — direkt zum nächsten diensthabenden Tierarzt. In Suchmaschinen finden Sie unter 'Tierklinik 24h' die nächste Adresse.
In der Klinik wird der Arzt die Tiefe der Wunde beurteilen, über eine Sedierung und chirurgische Wundversorgung entscheiden (Bisswunden müssen in der Regel gereinigt werden, benötigen manchmal eine Drainage und werden selten primär genäht — Anaerobier!), eine Antibiotikatherapie einleiten und über eine Tollwut-Auffrischimpfung entscheiden.
Wenn Ihr Hund oder Ihre Katze keine aktuelle Tollwutimpfung hat und von einem Wildtier gebissen wurde, wird die Situation zu einem formalen epidemiologischen Problem. Das Tier sollte sofort nachgeimpft werden, und der Amtstierarzt ordnet in der Regel eine obligatorische Beobachtung an, die bis zu 6 Monate dauern kann (in Extremfällen Euthanasie). Eine aktuelle Tollwutimpfung beim Hund ist in vielen Ländern gesetzliche Pflicht — und eine der besten Investitionen in die Sicherheit Ihres Tieres.
§ 07Prävention — wie man Bisse vermeidet
Der beste Verband ist der, den man nicht anlegen muss. In der Praxis sind 80 % der Marderbitsse in den Statistiken Vorfälle, die völlig vermeidbar gewesen wären — ein Moment des Nachdenkens und ein paar einfache Regeln hätten genügt.
- Fassen Sie einen Marder niemals mit bloßen Händen an. Weder mit bloßen noch mit dünnen Gartenhandschuhen. Marderzähne durchdringen normales Leder ohne den geringsten Widerstand. Wenn Sie ein Tier transportieren müssen — verwenden Sie eine Transportbox, einen langen Greifer oder dicke zweischichtige Schutzhandschuhe (Leder plus Gewebe).
- Stecken Sie Ihre Hände nicht in Holzstapel, zwischen Deckenbalken oder in Spalten am Dach, wenn Sie wissen, dass sich auf dem Grundstück ein Marder aufhält. Besonders im Frühjahr — Risiko, auf ein Weibchen mit Jungen zu treffen.
- Versuchen Sie nicht, ein Tier aus einer Falle zu holen, ohne diese mit einer Decke oder einem Jutesack abzudecken. Ein erschrockener Marder nutzt jede Lücke, die beim Hantieren mit der Falle entsteht — und beißt im Vorbeigehen zu.
- Nähern Sie sich keinem Tier, das krank oder verletzt aussieht. Im Gegenteil — halten Sie Abstand und rufen Sie die nächste Wildtierstation an. Tollwut und andere Krankheiten verändern das Verhalten des Marders auf trügerische Weise: Er wirkt zahm, sanft oder zutraulich. Das ist eine Falle.
- Trennen Sie kämpfende Tiere nicht mit den Händen. Ein Gartenschlauch mit starkem Wasserstrahl, Lärm (Klatschen, Pfeifen), ein Besen am langen Stiel — alles ist effektiver und sicherer als ein Unterarm zwischen Hund und Marder.
- Setzen Sie auf Prävention statt Fang — sichern Sie den Dachboden mit 2 cm Gitter, den Hühnerstall mit 6 mm Draht, den Komposter verschließbar. Eine Übersicht über Lösungen finden Sie im Ratgeber zur Marderabwehr sowie im Text welche Fallen für Marder und Wiesel (wenn Sie fangen müssen — tun Sie es sicher und legal).
Man muss auch die Verhältnismäßigkeit wahren. Ein Marder ist kein Aggressor, der Jagd auf Menschen macht — er ist ein opportunistischer Räuber mit einer Fluchtdistanz von mehreren Metern. Unter normalen Bedingungen meidet er Sie einfach. Seine Rolle im lokalen Ökosystem ist zudem wichtig, worüber wir im Text über die Rolle von Mardern und Wieseln im Ökosystem schreiben. Ein Biss passiert dann, wenn der Mensch diese Abstandsregel verletzt — aus Panik, Neugier oder aus guten Rettungsabsichten. Jede dieser Situationen ist vermeidbar.
Marder hat gebissen? Ruhe bewahren. 15 Minuten mit Wasser und Seife waschen, Antiseptikum (Octenidin oder Povidon-Jod), lockerer Verband, Fotos der Wunde machen. Tetanus — Auffrischung, wenn 5+ Jahre vergangen sind. Tollwut — beurteilt der Arzt; wenn das Tier geflohen ist oder krank aussah, gehen Sie in die Notaufnahme. Gesicht, Hand, Kind, Tier vom Marder gebissen — ohne Diskussion am selben Tag zum Spezialisten. Die meisten Vorfälle heilen nach 7–10 Tagen ohne sichtbare Spuren ab; der Schlüssel sind die ersten 15 Minuten und eine Entscheidung: nicht warten.
★Häufig gestellte Fragen
Ist ein Marderbiss gefährlich?
Ja, jeder Biss eines wilden Säugetiers ist potenziell gefährlich, auch wenn der Marder keine besonders bedrohliche Art ist. Die drei Hauptrisiken sind: bakterielle Infektion (am häufigsten Pasteurella multocida, Phlegmone, im Extremfall Sepsis), Tetanus (bei nicht aktueller Impfung) sowie Tollwut (selten, aber real; nach Auftreten der Symptome zu 100 % tödlich). Erste Hilfe (15 Minuten Waschen mit Wasser und Seife, Antiseptikum) und eine ärztliche Konsultation reduzieren das Risiko schwerer Komplikationen auf ein Minimum.
Muss ich nach einem Marderbiss in die Notaufnahme?
Absolut ja, wenn: die Wunde im Gesicht, an der Hand oder an einem Gelenk ist; das Opfer ein Kind, eine Schwangere oder immungeschwächt ist; die Blutung schwer zu stoppen ist; das Tier geflohen ist oder krank aussah (Tollwut-PEP-Risiko); Infektionssymptome auftreten (Fieber, Schwellung, Eiter). Bei einem kleinen oberflächlichen Biss bei einem gesunden Erwachsenen mit aktueller Tetanusimpfung reicht ein Hausarztbesuch innerhalb von 24 Stunden, aber eine ärztliche Konsultation ist Standard.
Wie desinfiziere ich eine Wunde nach einem Marderbiss?
Zuerst 15 Minuten unter fließendem Wasser mit Seife waschen — das ist der wichtigste Schritt. Danach ein Antiseptikum: Octenidin mit Phenoxyethanol (Octenisept) oder Povidon-Jod (Betaisodona). Alkohol und Wasserstoffperoxid werden weniger empfohlen. Zum Schluss ein lockerer, nicht okklusiver Verband aus steriler Gaze. Kleben Sie die Wunde nicht luftdicht zu, da sich Anaerobier (wie Tetanus) ohne Luft besonders gut vermehren.
Kann ein Marder Tollwut haben?
Ja, wenn auch selten. Marderverwandte (Steinmarder, Baummarder, Wiesel, Iltis) können Träger des Tollwutvirus sein, meist sekundär nach Füchsen. Viele Regionen in Osteuropa sind nicht offiziell tollwutfrei. Jeder Biss durch ein Wildtier wird standardmäßig als potenzielle Exposition behandelt, bis ein Arzt etwas anderes entscheidet. Die Postexpositionsprophylaxe (PEP) schützt bei rechtzeitigem Beginn (innerhalb von 24–48 Stunden) zu 100 %.
Was tun, wenn ein Marder einen Hund oder eine Katze gebissen hat?
Tierarzt am selben Tag, unabhängig vom Aussehen der Wunde. Vor dem Transport: Tiere sicher trennen, Allgemeinzustand prüfen, Wunde mit Kochsalzlösung oder abgekochtem Wasser spülen (keine menschlichen Antiseptika verwenden), leichten Schutzverband anlegen. In der Praxis: chirurgische Versorgung, Antibiotika, Impfkontrolle. Wenn das Haustier keine aktuelle Tollwutimpfung hat, ordnet das Veterinäramt oft eine obligatorische Beobachtung an.
Nach wie vielen Jahren muss die Tetanusimpfung aufgefrischt werden?
Bei Erwachsenen wird eine Auffrischung alle 10 Jahre empfohlen. Nach einem Biss gilt: Impfung vor weniger als 5 Jahren — meist keine Zusatzdosis bei sauberer Wunde; 5–10 Jahre her — Auffrischdosis; über 10 Jahre her oder unbekannt — Auffrischdosis und bei tiefen Wunden zusätzlich Immunglobulin. Bringen Sie zur Beurteilung am besten Ihren Impfausweis mit.



