Większość czytelników, którzy trafiają na ten tekst, ma w głowie jedno pytanie: czy to, co się przed chwilą stało, jest niebezpieczne i czy muszę jechać do szpitala. Krótka odpowiedź brzmi: ugryzienie kuny zwykle nie jest dramatem, ale nigdy nie jest też zwykłym zadrapaniem — rana kąsana po dzikim drapieżniku zachowuje się inaczej niż otarcie kolana, a procedura medyczna jest jednoznaczna i prosta.
Ten przewodnik zakłada, że incydent już się wydarzył. Pokazuje, co robić w kolejnych minutach i godzinach, jakie ryzyka biologiczne realnie wchodzą w grę, kiedy bez dyskusji jechać na SOR oraz jak postąpić, jeśli ofiarą jest pies lub kot. Jeśli wcześniej miałeś tylko podejrzenie, że to kuna kręci się po posesji, ten tekst jest punktem awaryjnym, nie przewodnikiem prewencyjnym.
§ 01Czy kuna w ogóle ugryzie człowieka
Zacznijmy od najważniejszego: kuna domowa (Martes foina) nie atakuje ludzi. Jest płochliwa, terytorialna i prawie zawsze wybiera ucieczkę zamiast konfrontacji. Statystyki ośrodków rehabilitacji i powiatowych inspektoratów weterynarii są tu jednoznaczne: w Polsce notuje się rocznie pojedyncze, najwyżej kilkadziesiąt zgłoszonych ugryzień przez kuny — większość przy próbach jej schwytania, wyniesienia z poddasza albo uwolnienia z pułapki.
Sytuacje, w których do ugryzienia naprawdę dochodzi, mieszczą się w kilku scenariuszach:
- Schwytanie zwierzęcia gołymi rękami — najczęstszy powód. Kuna w panice broni się natychmiast, a jej zęby przebijają zwykłe rękawice ogrodowe.
- Obrona miotu — samica między kwietniem a lipcem potrafi atakować niespodziewanie, jeśli zbliżysz się do gniazda na poddaszu lub w stercie drewna.
- Zwierzę chore lub ranne — osobnik z urazem, w szoku albo z objawami neurologicznymi (potencjalnie wścieklizna, choć rzadko) traci normalny dystans ucieczki.
- Konflikt z psem lub kotem — człowiek próbujący rozdzielić walczące zwierzęta zostaje pogryziony przy okazji, często w dłoń lub przedramię.
- Niedoświadczone młode — wczesnym latem młode kuny bywają zdumiewająco mało ostrożne i potrafią ugryźć z czystej ciekawości, gdy spróbujesz je dotknąć.
Wniosek praktyczny jest taki, że ryzyko ugryzienia rośnie wprost proporcjonalnie do tego, jak blisko podchodzisz. Obserwowanie kuny z dystansu jest bezpieczne. Próby kontaktu — nie. Więcej o jej zwyczajach piszemy w tekście Zwyczaje kuny domowej.
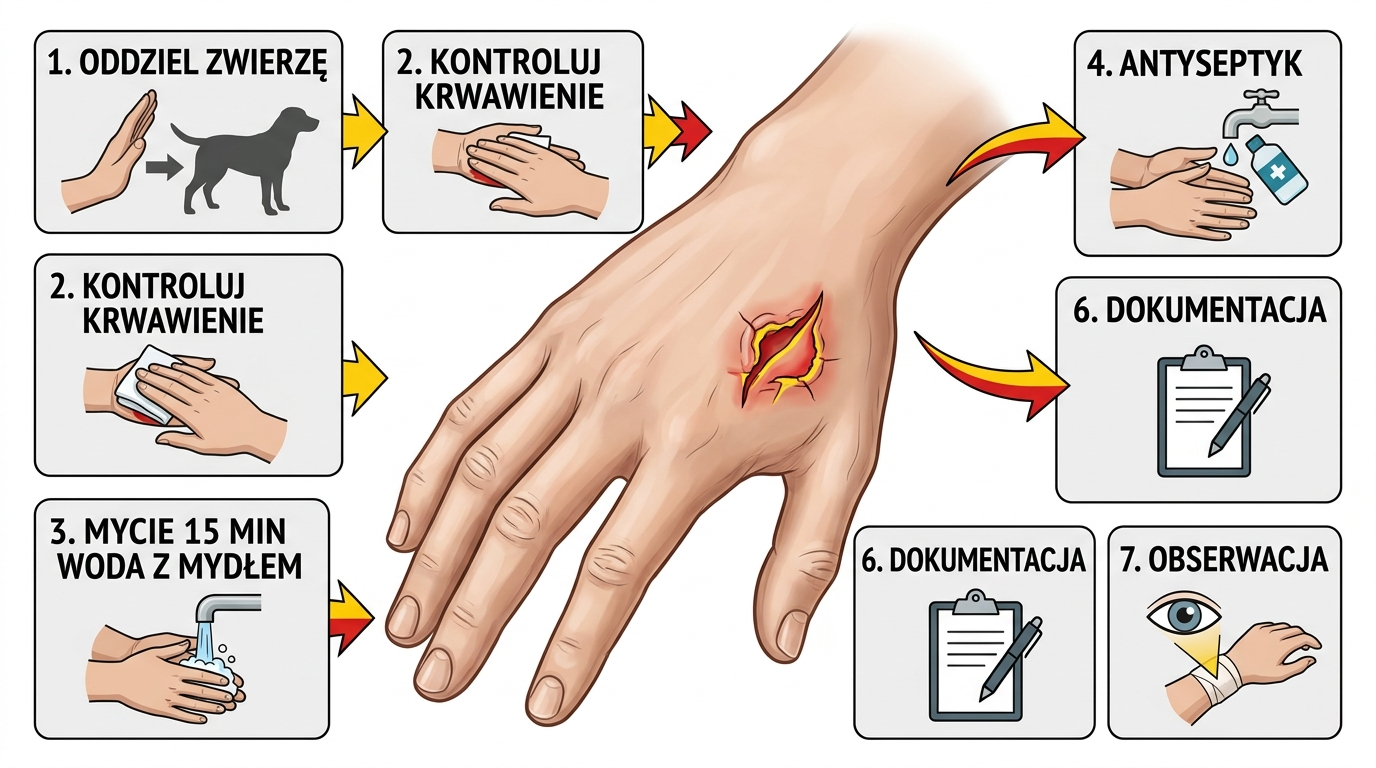
§ 02Pierwsza pomoc — krok po kroku
Procedura jest taka sama dla każdego ugryzienia dzikiego ssaka: kontrola krwawienia, dokładne mycie, antyseptyk, opatrunek, dokumentacja. Ważna jest kolejność i czas — pierwsze 15 minut to najlepszy moment, by zredukować ryzyko zakażenia o rząd wielkości. Im później przemyjesz ranę, tym mniej skuteczne będą wszystkie kolejne kroki.
- Krok 1 — uspokój sytuację, oddziel zwierzę. Zanim cokolwiek zrobisz z raną, upewnij się, że kuna nie jest w stanie ugryźć ponownie. Zamknij ją w pomieszczeniu albo odstąp na bezpieczną odległość. Drugie ugryzienie podczas opatrywania pierwszego nie jest rzadkie.
- Krok 2 — kontrola krwawienia. Lekkie do umiarkowanego krwawienie z rany kąsanej jest pożądane — wypłukuje patogeny z kanału ugryzienia. Nie zatrzymuj go natychmiast uciskiem. Dopiero przy obfitym, pulsującym krwotoku (rzadko po kunie, bo zęby są małe) zastosuj ucisk czystą gazą i unieś kończynę.
- Krok 3 — mycie wodą z mydłem przez 10–15 minut. To najważniejszy element całej procedury. Letnia, bieżąca woda z mydłem (zwykłym, kuchennym lub szarym), strumień skierowany prosto w ranę, masuj okolicę. Nie skracaj — 15 minut, mierzone na zegarze. Mydło rozkłada osłonki bakterii i znacząco redukuje ryzyko zakażenia.
- Krok 4 — antyseptyk. Po umyciu i osuszeniu czystym ręcznikiem nanieś preparat antyseptyczny: oktenidyna z fenoksyetanolem (Octenisept, Octenilin) albo powidon-jod (Betadyna). Spirytus i woda utleniona są mniej zalecane — drażnią tkanki i opóźniają gojenie. Zostaw do wyschnięcia.
- Krok 5 — opatrunek luźny, nieokluzyjny. Jałowa gaza, plaster z opatrunkiem, lekki bandaż. Nie zaklejaj rany szczelnie i nie używaj plastrów hydrokoloidowych — ranom kąsanym potrzebny jest dostęp powietrza, a okluzja sprzyja namnażaniu beztlenowców (m.in. Clostridium tetani).
- Krok 6 — dokumentacja. Zrób zdjęcie rany od razu i powtórz po 12 i 24 godzinach. Zanotuj datę, godzinę zdarzenia, okoliczności (czy zwierzę było agresywne bez powodu, czy wyglądało na chore, czy uciekło). To informacje, o które zapyta lekarz.
- Krok 7 — obserwacja w pierwszej dobie. Sprawdzaj ranę co kilka godzin. Narastający obrzęk, zaczerwienienie wykraczające poza krawędź rany, ropa, ciepło, pulsujący ból, gorączka, czerwone smugi biegnące w stronę serca — każdy z tych objawów oznacza jedź do lekarza teraz.
Ten przewodnik nie zastępuje konsultacji medycznej. W razie jakichkolwiek wątpliwości — głębokość rany, lokalizacja na twarzy lub dłoni, szybko narastający obrzęk, niejasny status szczepień, ofiara to dziecko — niezwłocznie skontaktuj się z lekarzem rodzinnym, nocną opieką lekarską albo Szpitalnym Oddziałem Ratunkowym. Wskazania do PEP (profilaktyki przeciwwściekliznowej) ustala wyłącznie lekarz po ocenie ekspozycji.
§ 03Ryzyka biologiczne — czego się realnie boimy
Rana kąsana po dzikim drapieżniku różni się od skaleczenia nożem trzema cechami: jest głęboka i wąska (zęby wbijają się jak igły, tworzą głęboki kanał trudny do wypłukania), jest zanieczyszczona florą jamy ustnej zwierzęcia (bogatą i agresywną), często towarzyszy jej zmiażdżenie tkanek (osłabiony lokalnie układ odpornościowy w okolicy rany). Te trzy czynniki razem tłumaczą, dlaczego ugryzienia zakażają się znacznie częściej niż zwykłe rany.
Trzy ryzyka, które zawsze brane są pod uwagę:
- Pasteurella multocida — Gram-ujemna pałeczka obecna w jamie ustnej praktycznie wszystkich ssaków drapieżnych. Powoduje szybko narastające zakażenie miejscowe (zaczerwienienie, obrzęk, ból, ropa) już w ciągu 6–24 godzin od ugryzienia. W cięższych przypadkach prowadzi do ropowicy, zapalenia ścięgien, kości, a wyjątkowo do sepsy. Standardowy antybiotyk pierwszego rzutu to amoksycylina z kwasem klawulanowym.
- Tężec (Clostridium tetani) — przetrwalniki bakterii powszechne w ziemi, kurzu, na zębach zwierząt. Każda głęboka, brudna rana z możliwym zanieczyszczeniem jest potencjalnym wrotami zakażenia. Choroba (do 3 tygodni od ugryzienia) jest groźna i kosztowna w leczeniu. Profilaktyka przez szczepienie jest banalnie prosta — ale tylko jeśli o niej pamiętasz.
- Wścieklizna (rabies) — wirus przenoszony ze śliną przez ugryzienie lub kontakt z błoną śluzową. W Polsce jest rzadka, ale realna. Polska oficjalnie nie jest krajem wolnym od wścieklizny zwierząt dzikich; w niektórych województwach (głównie wschodnich) co kilka lat odnotowuje się przypadki u lisów, jeleniowatych, nietoperzy. Łasicowate (kuna, łasica, tchórz) bywały opisywane jako nosiciele drugorzędni. Choroba po wystąpieniu objawów u człowieka jest w 100% śmiertelna, ale profilaktyka po ekspozycji (PEP) podana w odpowiednim oknie czasowym chroni w 100%.
Dla kontekstu: bakteryjne zakażenia rany po ugryzieniu kuny są realnym scenariuszem w kilkunastu–dwudziestu procentach przypadków bez właściwej pierwszej pomocy. Tężec — przy aktualnym szczepieniu praktycznie zerowe ryzyko. Wścieklizna — w polskich realiach pojedyncze przypadki ekspozycji rocznie, ale konsekwencje przeoczenia są na tyle poważne, że każde ugryzienie przez dzikie zwierzę traktuje się standardowo jako ekspozycję podejrzaną, dopóki lekarz nie zdecyduje inaczej.
§ 04Kiedy bezwzględnie do lekarza lub na SOR
Dla części czytelników wiadomość będzie niewygodna, ale brzmi jednoznacznie: po ugryzieniu przez dzikie zwierzę kontakt z lekarzem jest standardem, nie nadgorliwością. W przypadkach łagodnych może to być wizyta u lekarza rodzinnego w ciągu 24 godzin. W przypadkach poważniejszych — SOR tego samego dnia, najlepiej w ciągu 6 godzin.
| Sytuacja / objaw | Reakcja |
|---|---|
| Małe powierzchowne ugryzienie, dorosły, szczepienia aktualne | Lekarz rodzinny w 24 h, kontrola rany |
| Głęboka rana kąsana, krwawienie trudne do zatrzymania | SOR niezwłocznie |
| Lokalizacja: twarz, szyja, dłoń, staw | SOR niezwłocznie (ryzyko funkcjonalne i estetyczne) |
| Ofiara: dziecko poniżej 12 lat lub osoba starsza | SOR niezwłocznie |
| Ofiara: kobieta w ciąży, osoba z obniżoną odpornością | SOR niezwłocznie |
| Zwierzę uciekło lub wyglądało na chore (ślinotok, dezorientacja) | SOR — ocena PEP wścieklizny |
| Brak szczepienia przeciw tężcowi w ciągu 5+ lat | SOR lub poradnia w 24 h — przypomnienie |
| Rana po 12–24 h: obrzęk, zaczerwienienie, ropa, gorączka | SOR / nocna opieka, antybiotykoterapia |
| Czerwone smugi od rany w stronę serca, gorączka, dreszcze | SOR natychmiast — podejrzenie sepsy |
Lokalizacja ma znaczenie, którego nie widać na pierwszy rzut oka. Dłoń to gęsta sieć ścięgien, pochewek i drobnych stawów — zakażenie szerzy się po nich błyskawicznie i potrafi w ciągu 48 godzin doprowadzić do trwałego ograniczenia ruchomości palców. Twarz — bliskość dróg oddechowych, oczu, naczyń. Stawy — ryzyko zapalenia stawu wymaga szybkiej oceny chirurgicznej. Te trzy obszary leczy się osobnym standardem.
Na SOR jedzie się bez dyskusji, jeśli: rana jest na twarzy, dłoni lub stawie; ofiarą jest dziecko, kobieta w ciąży lub osoba z obniżoną odpornością; krwawienie trudno zatrzymać; zwierzę zniknęło lub wyglądało na chore (ryzyko PEP); pojawiły się objawy zakażenia ogólnoustrojowego — gorączka, dreszcze, narastający obrzęk, czerwone smugi. Nie warto czekać do rana — antybiotykoterapia rozpoczęta po 24 godzinach jest dwa razy mniej skuteczna niż rozpoczęta po 6.
§ 05Szczepionki — tężec i profilaktyka wścieklizny (PEP)
Dwie szczepionki, o których będzie mowa w gabinecie po ugryzieniu kuny: przeciwtężcowa (rutynowo, dla każdej rany kąsanej) i przeciwwściekliznowa w schemacie poekspozycyjnym (PEP) (warunkowo, po ocenie ryzyka).
Szczepionka przeciw tężcowi nie jest reakcją na incydent — jest tłem, które masz albo go nie masz. Pamiętaj o niej zanim, nie dopiero po.
Tężec. Polski kalendarz szczepień obejmuje pełne szczepienie przeciwtężcowe w dzieciństwie, z dawkami przypominającymi w wieku 6, 14 i 19 lat. U dorosłych zaleca się dawkę przypominającą co 10 lat. Po ugryzieniu lekarz pyta o datę ostatniego szczepienia. Schemat skrócony to:
- Szczepienie aktualne (ostatnia dawka < 5 lat temu) — zwykle nie podaje się dawki dodatkowej, rana czysta i powierzchowna.
- Szczepienie 5–10 lat temu — dawka przypominająca (Td lub Tdap), 1 zastrzyk.
- Szczepienie ponad 10 lat temu albo niepamiętane — dawka przypominająca + ewentualnie immunoglobulina przeciwtężcowa (przy ranach głębokich, brudnych, kąsanych).
- Brak udokumentowanego szczepienia w przeszłości — pełen schemat szczepienia podstawowego (3 dawki) plus immunoglobulina.
Wścieklizna — PEP (Post-Exposure Prophylaxis). Zasada brzmi prosto: jeśli zwierzę nie jest możliwe do obserwacji (uciekło, zostało zabite, było dzikie), traktuje się ekspozycję jako podejrzaną i wdraża profilaktykę. PEP w schemacie Essen obejmuje pięć dawek szczepionki (dni 0, 3, 7, 14, 28). Przy ranach głębokich, na twarzy, lub przy ofierze nieszczepionej wcześniej — dodatkowo immunoglobulina swoista podana wokół rany w dniu zerowym.
Co istotne praktycznie: PEP jest skuteczny, jeśli zostanie wdrożony przed pojawieniem się objawów. Im wcześniej, tym pewniej — standardem jest rozpoczęcie w ciągu 24–48 godzin od ekspozycji. Po wystąpieniu objawów wścieklizny u człowieka leczenie jest praktycznie nieskuteczne. Decyzję o PEP zawsze podejmuje lekarz na podstawie oceny ekspozycji i sytuacji epidemiologicznej w danym powiecie.
Zabierz na SOR (lub do gabinetu): książeczkę szczepień albo dokumentację medyczną z datą ostatniego szczepienia przeciwtężcowego, zdjęcia rany z momentu zdarzenia, krótki opis okoliczności (co robiłeś, czy zwierzę było agresywne bez powodu, czy uciekło, czy ktoś widział). Te trzy informacje skracają czas oceny o połowę.
§ 06Pies lub kot pogryziony przez kunę
Drugi częsty scenariusz: kuna pogryzła Twojego psa albo kota. Najczęściej dochodzi do tego nocą w ogrodzie, gdy pies próbuje schwytać kunę przy kompostowniku albo kot wdaje się w bójkę przy kurniku. Z punktu widzenia weterynarii reguła jest prosta: weterynarz tego samego dnia, niezależnie od tego, jak wygląda rana. Powody są dwa: ryzyko bakteryjne i ryzyko wścieklizny.
Co warto zrobić zanim dojedziesz do lecznicy:
- Bezpiecznie odseparuj zwierzęta — pies pobudzony walką wciąż może być niebezpieczny dla człowieka. Załóż grubsze rękawice, gdy zbliżasz się do rany.
- Sprawdź stan ogólny — czy zwierzę chodzi normalnie, czy ma duszność, czy nie utyka. Krwawienie z rany w okolicy szyi, klatki piersiowej, brzucha — szczególna pilność.
- Krwawienie umiarkowane — przemyj sterylną solą fizjologiczną (kup w aptece, mała butelka) lub przegotowaną wodą; nie używaj antyseptyków ludzkich, niektóre (np. spirytus) drażnią błony śluzowe i tkankę podskórną zwierząt.
- Lekki opatrunek osłonowy — gaza i bandaż, jeśli zwierzę pozwoli. Nie krępuj kończyny ani szyi.
- Transport w transporterze lub na smyczy — bezpośrednio do najbliższego dyżurującego weterynarza. W aplikacjach typu Petsy, Vetsi, w wyszukiwarce 'lecznica weterynaryjna 24h' znajdziesz najbliższy adres.
W lecznicy lekarz oceni głębokość rany, podejmie decyzję o sedacji i opracowaniu chirurgicznym (rana kąsana z reguły wymaga oczyszczenia, czasem drenażu, rzadko zaszywania pierwotnego — beztlenowce!), wdroży antybiotykoterapię i podejmie decyzję o szczepieniu przypominającym przeciw wściekliźnie.
Jeśli Twój pies lub kot nie ma aktualnego szczepienia przeciw wściekliźnie, a został pogryziony przez dzikie zwierzę, sytuacja staje się formalnym problemem epidemiologicznym. Zwierzę powinno być natychmiast doszczepione, a powiatowy lekarz weterynarii nakłada zwykle obowiązkową obserwację trwającą do 6 miesięcy (w skrajnych przypadkach eutanazję). Aktualna szczepionka przeciw wściekliźnie u psa to obowiązek prawny w Polsce — i jedna z lepszych inwestycji 50 zł, jakie możesz zrobić.
§ 07Profilaktyka — jak nie dać się ugryźć
Najlepszy opatrunek to ten, którego nie trzeba zakładać. W praktyce 80% ugryzień przez kuny, które trafiają do statystyk, to incydenty całkowicie do uniknięcia — wystarczyłaby chwila zastanowienia i kilka prostych zasad.
- Nie łap kuny gołymi rękami. Ani gołymi, ani w cienkich ogrodowych rękawicach. Zęby kuny przebijają zwykłą skórę bez najmniejszego oporu. Jeśli musisz przenieść zwierzę — używaj klatki transportowej, długiego żerdziaka, grubych rękawic ochronnych dwuwarstwowych (skórzane plus tkaninowe).
- Nie wkładaj rąk w sterty drewna, między legary, w szczeliny pod dachem, jeśli wiesz, że na posesji bywa kuna. Zwłaszcza wiosną — ryzyko trafienia na samicę z młodymi.
- Nie próbuj wyciągać zwierzęcia z pułapki bez przykrycia jej kocem albo workiem jutowym. Wystraszona kuna przejdzie przez każdy kanał wyłaniający się przy obsłudze klatki — i ugryzie po drodze.
- Nie podchodź do zwierzęcia, które wygląda na chore lub ranne. Przeciwnie — odsuń się, zadzwoń do najbliższego ośrodka rehabilitacji dzikich zwierząt. Wścieklizna i inne choroby zmieniają zachowanie kuny w sposób zwodniczy: wydaje się oswojona, łagodna, ufna. To pułapka.
- Nie rozdzielaj walczących zwierząt rękami. Wąż ogrodowy z silnym strumieniem wody, hałas (klaśnięcia, gwizd), miotła trzymana za długi koniec — wszystko skuteczniejsze i bezpieczniejsze niż przedramię między psem a kuną.
- Postaw na profilaktykę zamiast łapania — zabezpiecz strych siatką 2 cm, kurnik 6 mm, kompostownik zamykany. Pełen przegląd rozwiązań w poradniku odstraszania kun i łasic oraz w tekście jakie pułapki stosować na łasice i kuny (jeśli musisz złapać — zrób to bezpiecznie i legalnie).
Trzeba też zachować proporcje. Kuna nie jest agresorem polującym na człowieka — jest oportunistycznym drapieżnikiem z dystansem ucieczki kilku metrów. W normalnych warunkach po prostu Cię unika. Jej rola w lokalnym ekosystemie jest zresztą ważna, o czym piszemy w tekście o roli kun i łasic w ekosystemie. Ugryzienie zdarza się wtedy, gdy człowiek narusza tę zasadę dystansu — w panice, z ciekawości albo z dobrych intencji ratunkowych. Każda z tych sytuacji jest do uniknięcia.
Kuna ugryzła? Spokojnie. Mycie wodą z mydłem 15 minut, antyseptyk (oktenidyna lub powidon-jod), luźny opatrunek, zdjęcia rany. Tężec — przypomnienie, jeśli minęło 5+ lat. Wścieklizna — ocenia lekarz; jeśli zwierzę uciekło lub wyglądało na chore, idziesz na SOR. Twarz, dłoń, dziecko, zwierzę pogryzione przez kunę — bez dyskusji do specjalisty tego samego dnia. Większość incydentów kończy się po 7–10 dniach niewidocznym śladem; kluczem jest pierwsze 15 minut i jedna decyzja: nie czekać.
★Najczęstsze pytania
Czy ugryzienie kuny jest niebezpieczne?
Tak, każde ugryzienie dzikiego ssaka jest potencjalnie niebezpieczne, choć kuna nie jest gatunkiem szczególnie groźnym. Trzy główne ryzyka to: zakażenie bakteryjne (najczęściej Pasteurella multocida, ropowica, w skrajnych przypadkach sepsa), tężec (przy nieaktualnym szczepieniu) oraz wścieklizna (rzadka w Polsce, ale realna — zwłaszcza w województwach wschodnich; po wystąpieniu objawów choroba jest w 100% śmiertelna). Pierwsza pomoc (mycie 15 minut wodą z mydłem, antyseptyk) i konsultacja lekarska redukują ryzyko poważnych powikłań do minimum.
Czy po ugryzieniu kuny muszę jechać na SOR?
Bezwzględnie tak, jeśli: rana jest na twarzy, dłoni lub stawie; ofiarą jest dziecko, kobieta w ciąży lub osoba z obniżoną odpornością; krwawienie trudno zatrzymać; zwierzę uciekło albo wyglądało na chore (ryzyko PEP wścieklizny); pojawiły się objawy zakażenia (gorączka, narastający obrzęk, ropa, czerwone smugi). Przy małym powierzchownym ugryzieniu u zdrowego dorosłego z aktualnym szczepieniem przeciwtężcowym wystarczy wizyta u lekarza rodzinnego w ciągu 24 godzin, ale konsultacja medyczna jest standardem, nie nadgorliwością.
Jak zdezynfekować ranę po ugryzieniu kuny?
Najpierw 15 minut mycia wodą z mydłem pod bieżącą wodą — to najważniejszy element całej procedury, niczego nie zastępuje. Potem antyseptyk: oktenidyna z fenoksyetanolem (Octenisept, Octenilin) lub powidon-jod (Betadyna) — oba dostępne bez recepty. Spirytus i woda utleniona są mniej zalecane, bo drażnią tkanki i spowalniają gojenie. Na koniec luźny, nieokluzyjny opatrunek z jałowej gazy. Nie zaklejaj rany szczelnie i nie używaj plastrów hydrokoloidowych — beztlenowce (m.in. tężec) namnażają się bez dostępu powietrza.
Czy kuna może mieć wściekliznę?
Tak, choć rzadko. Łasicowate (kuna domowa, kuna leśna, łasica, tchórz) bywają opisywane jako nosiciele wirusa wścieklizny, najczęściej drugorzędnie po lisach. Polska oficjalnie nie jest krajem wolnym od wścieklizny zwierząt dzikich; w niektórych województwach (głównie wschodnich) co kilka lat odnotowuje się przypadki. Każde ugryzienie przez dzikie zwierzę traktuje się standardowo jako potencjalną ekspozycję, dopóki lekarz nie zdecyduje inaczej. Profilaktyka po ekspozycji (PEP) — schemat 5 dawek (dni 0, 3, 7, 14, 28), ewentualnie z immunoglobuliną — wdrożona w ciągu 24–48 godzin chroni w 100%.
Co zrobić, gdy kuna ugryzła psa lub kota?
Weterynarz tego samego dnia, niezależnie od tego, jak wygląda rana. Przed transportem: bezpiecznie odseparuj zwierzęta, oceń stan ogólny (oddech, chód, krwawienie), przemyj ranę solą fizjologiczną lub przegotowaną wodą (nie ludzkimi antyseptykami — niektóre drażnią błony śluzowe zwierząt), załóż lekki opatrunek osłonowy, transportuj w transporterze. W lecznicy: opracowanie chirurgiczne, antybiotykoterapia, ocena szczepień. Jeśli pies/kot nie ma aktualnego szczepienia przeciw wściekliźnie, powiatowy lekarz weterynarii nakłada obowiązkową obserwację do 6 miesięcy.
Po ilu latach trzeba przypomnieć szczepienie przeciwtężcowe?
U dorosłych zaleca się dawkę przypominającą co 10 lat (preparat Td lub Tdap). Po ugryzieniu schemat skrócony: szczepienie sprzed mniej niż 5 lat — zwykle bez dodatkowej dawki przy ranie czystej; szczepienie sprzed 5–10 lat — dawka przypominająca; szczepienie sprzed ponad 10 lat lub niepamiętane — dawka przypominająca, a przy głębokich ranach kąsanych dodatkowo immunoglobulina przeciwtężcowa. Brak udokumentowanego szczepienia w ogóle — pełen schemat szczepienia podstawowego plus immunoglobulina. Decyzję podejmuje lekarz; warto przyjść z książeczką szczepień albo dokumentacją z poprzednich wizyt.




