La plupart des lecteurs qui arrivent sur ce texte ont une seule question en tête : est-ce que ce qui vient de se passer est dangereux et dois-je aller à l'hôpital. La réponse courte est la suivante : une morsure de fouine n'est généralement pas un drame, mais ce n'est jamais non plus une simple égratignure — une plaie par morsure d'un prédateur sauvage se comporte différemment d'une écorchure au genou, et la procédure médicale est claire et simple.
Ce guide part du principe que l'incident a déjà eu lieu. Il montre ce qu'il faut faire dans les minutes et les heures qui suivent, quels risques biologiques sont réellement en jeu, quand aller aux urgences sans discuter et comment agir si la victime est un chien ou un chat. Si vous aviez seulement un doute sur le fait qu'une fouine rôde sur votre propriété, ce texte est un point d'urgence, pas un guide de prévention.
§ 01Est-ce qu'une fouine peut mordre un humain ?
Commençons par le plus important : la fouine (Martes foina) n'attaque pas les humains. Elle est craintive, territoriale et choisit presque toujours la fuite plutôt que la confrontation. Les statistiques des centres de soins de la faune sauvage sont claires à ce sujet : on enregistre chaque année seulement quelques dizaines de morsures signalées — la plupart surviennent lors de tentatives de capture, d'expulsion d'un grenier ou de libération d'un piège.
Les situations où une morsure se produit réellement correspondent à quelques scénarios :
- Capture de l'animal à mains nues — la raison la plus fréquente. La fouine paniquée se défend instantanément, et ses dents transpercent les gants de jardinage ordinaires.
- Défense de la portée — une femelle entre avril et juillet peut attaquer de manière inattendue si vous vous approchez de son nid dans un grenier ou un tas de bois.
- Animal malade ou blessé — un individu blessé, en état de choc ou présentant des symptômes neurologiques (potentiellement la rage, bien que rare) perd sa distance de fuite normale.
- Conflit avec un chien ou un chat — l'humain qui tente de séparer les animaux qui se battent se fait mordre par accident, souvent à la main ou à l'avant-bras.
- Jeunes inexpérimentés — au début de l'été, les jeunes fouines sont parfois étonnamment peu prudentes et peuvent mordre par pure curiosité si vous essayez de les toucher.
La conclusion pratique est que le risque de morsure augmente proportionnellement à votre proximité. Observer une fouine à distance est sûr. Tenter un contact ne l'est pas. Nous en disons plus sur ses habitudes dans le texte sur les habitudes de la fouine.
§ 02Premiers secours — étape par étape
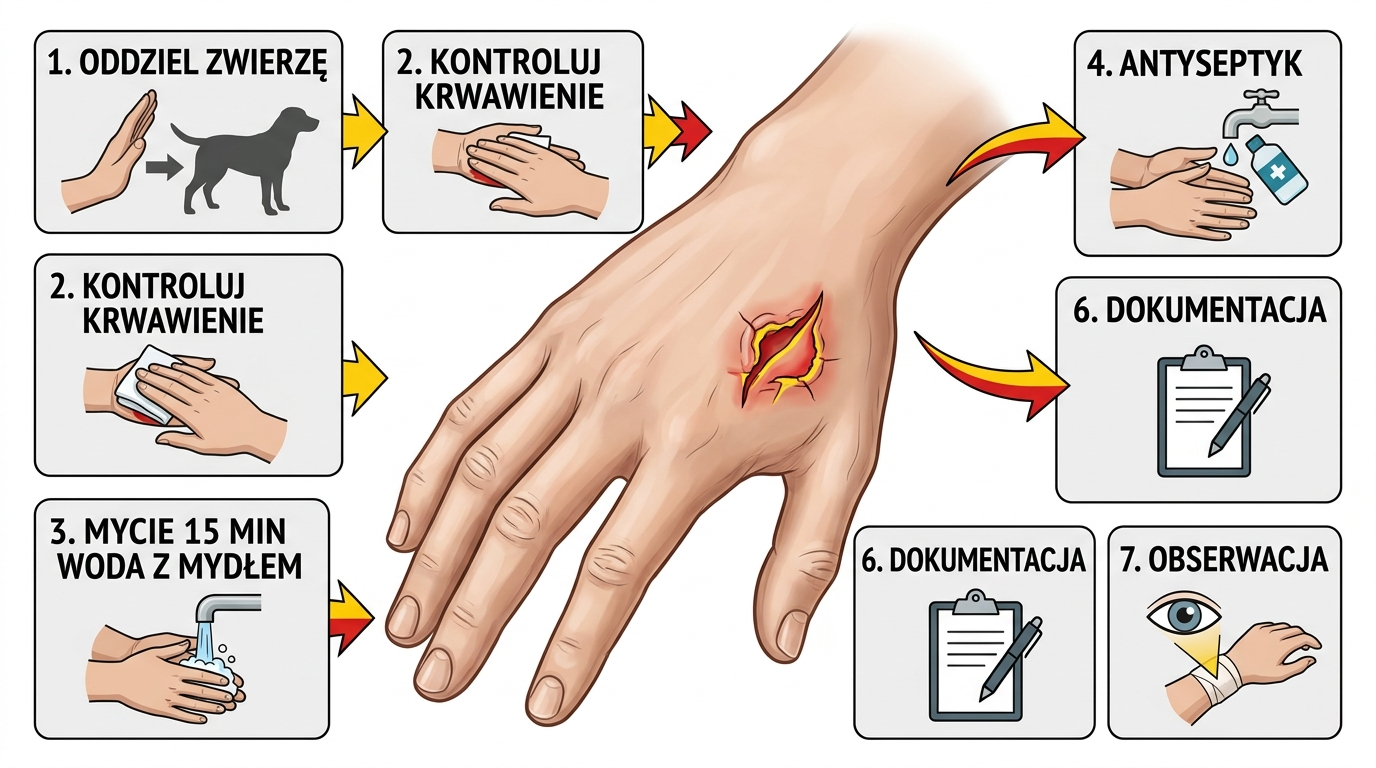
La procédure est la même pour toute morsure de mammifère sauvage : contrôle du saignement, lavage minutieux, antiseptique, pansement, documentation. L'ordre et le temps sont cruciaux — les 15 premières minutes sont le meilleur moment pour réduire considérablement le risque d'infection. Plus vous lavez la plaie tardivement, moins les étapes suivantes seront efficaces.
- Étape 1 — sécurisez la situation, isolez l'animal. Avant de faire quoi que ce soit avec la plaie, assurez-vous que la fouine n'est plus en mesure de mordre à nouveau. Enfermez-la dans une pièce ou éloignez-vous à une distance de sécurité.
- Étape 2 — contrôle du saignement. Un saignement léger à modéré d'une plaie par morsure est souhaitable — il évacue les agents pathogènes du canal de la morsure. Ne l'arrêtez pas immédiatement par compression. Ce n'est qu'en cas d'hémorragie abondante et pulsatile que vous devez appliquer une pression avec une gaze propre et surélever le membre.
- Étape 3 — lavage à l'eau et au savon pendant 10–15 minutes. C'est l'élément le plus important de toute la procédure. De l'eau tiède courante avec du savon (ordinaire ou de Marseille), le jet dirigé directement dans la plaie, massez la zone. Ne raccourcissez pas le temps — 15 minutes réelles. Le savon décompose les enveloppes des bactéries et réduit significativement le risque d'infection.
- Étape 4 — antiseptique. Après avoir lavé et séché avec une serviette propre, appliquez un produit antiseptique : octénidine (Octenisept) ou povidone iodée (Bétadine). L'alcool et l'eau oxygénée sont moins recommandés car ils irritent les tissus et retardent la cicatrisation.
- Étape 5 — pansement lâche, non occlusif. Gaze stérile, sparadrap avec compresse, bandage léger. Ne fermez pas la plaie hermétiquement et n'utilisez pas de pansements hydrocolloïdes — les plaies par morsure ont besoin d'air, l'occlusion favorisant la multiplication des anaérobies (dont Clostridium tetani).
- Étape 6 — documentation. Prenez une photo de la plaie immédiatement et recommencez après 12 et 24 heures. Notez la date, l'heure, les circonstances (animal agressif sans raison, paraissant malade, enfui). Ce sont des informations que le médecin demandera.
- Étape 7 — observation durant les premières 24h. Vérifiez la plaie toutes les quelques heures. Un gonflement croissant, une rougeur dépassant les bords de la plaie, du pus, de la chaleur, une douleur pulsatile, de la fièvre — chacun de ces symptômes signifie : allez chez le médecin immédiatement.
Ce guide ne remplace pas une consultation médicale. En cas de doute — profondeur de la plaie, localisation sur le visage ou la main, gonflement rapide, statut vaccinal incertain, victime enfant — contactez immédiatement votre médecin traitant ou les Urgences. Les indications pour la PPE (prophylaxie post-exposition contre la rage) sont établies exclusivement par un médecin.
§ 03Risques biologiques — ce que nous craignons réellement
Une plaie par morsure d'un prédateur sauvage diffère d'une coupure au couteau par trois caractéristiques : elle est profonde et étroite (les dents s'enfoncent comme des aiguilles, créant un canal difficile à rincer), elle est contaminée par la flore buccale de l'animal (riche et agressive), elle s'accompagne souvent d'un écrasement des tissus. Ces trois facteurs expliquent pourquoi les morsures s'infectent beaucoup plus souvent que les plaies ordinaires.
Trois risques sont toujours pris en compte :
- Pasteurella multocida — bactérie présente dans la bouche de pratiquement tous les mammifères prédateurs. Elle provoque une infection locale rapide (rougeur, gonflement, douleur, pus) en 6 à 24 heures. Dans les cas graves, elle peut mener à un phlegmon, une inflammation des tendons ou des os. L'antibiotique standard est l'amoxicilline avec acide clavulanique.
- Tétanos (Clostridium tetani) — spores bactériennes courantes dans le sol, la poussière et sur les dents des animaux. Toute plaie profonde et sale est une porte d'entrée potentielle. La maladie est grave ; la prévention par la vaccination est simple mais indispensable.
- Rage (rabies) — virus transmis par la salive lors d'une morsure. En Europe, elle est rare mais pas inexistante chez la faune sauvage. Les mustélidés (fouine, martre, putois) peuvent être des porteurs secondaires. La maladie déclarée est 100% mortelle, mais la prophylaxie post-exposition (PPE) protège à 100% si elle est administrée à temps.
Pour le contexte : les infections bactériennes après une morsure de fouine sont un scénario réel dans 15 à 20 % des cas sans premiers secours appropriés. Le tétanos — risque quasi nul avec une vaccination à jour. La rage — cas exceptionnels, mais les conséquences d'un oubli sont si graves que toute morsure par un animal sauvage est traitée par défaut comme une exposition suspecte.
§ 04Quand aller impérativement chez le médecin ou aux urgences
Pour certains, l'information sera désagréable, mais elle est formelle : après une morsure par un animal sauvage, le contact médical est la norme, pas un excès de zèle. Dans les cas légers, il peut s'agir d'une visite chez le généraliste dans les 24 heures. Dans les cas graves — les Urgences le jour même, idéalement dans les 6 heures.
| Situation / Symptôme | Réaction |
|---|---|
| Petite morsure superficielle, adulte, vaccins à jour | Médecin traitant sous 24 h, contrôle |
| Plaie profonde, saignement difficile à arrêter | Urgences immédiatement |
| Localisation : visage, cou, main, articulation | Urgences immédiatement (risque fonctionnel et esthétique) |
| Victime : enfant de moins de 12 ans ou personne âgée | Urgences immédiatement |
| Victime : femme enceinte, immunodéprimé | Urgences immédiatement |
| L'animal s'est enfui ou paraissait malade (salivation, désorientation) | Urgences — évaluation PPE rage |
| Pas de vaccin antitétanique depuis plus de 5-10 ans | Urgences ou cabinet sous 24 h — rappel |
| Plaie après 12–24 h : gonflement, pus, fièvre | Urgences / Garde médicale, antibiothérapie |
| Lignes rouges partant de la plaie, fièvre, frissons | Urgences immédiatement — suspicion de septicémie |
La localisation a une importance cruciale. La main est un réseau dense de tendons et d'articulations — l'infection s'y propage à une vitesse fulgurante. Le visage — proximité des voies respiratoires et des yeux. Ces zones nécessitent une prise en charge spécifique.
On va aux urgences sans discussion si : la plaie est sur le visage, la main ou une articulation ; la victime est un enfant, une femme enceinte ou immunodéprimée ; le saignement persiste ; l'animal a disparu ou semblait malade ; des symptômes généraux apparaissent (fièvre, frissons). N'attendez pas le matin — une antibiothérapie débutée après 24 heures est deux fois moins efficace qu'après 6 heures.
§ 05Vaccins — tétanos et prophylaxie de la rage (PPE)
Deux vaccins seront évoqués lors de la consultation : l'antitétanique (systématique pour toute morsure) et le vaccin antirabique en schéma post-exposition (PPE) (conditionnel, après évaluation du risque).
Le vaccin contre le tétanos n'est pas une réaction à l'incident — c'est une protection que vous devez avoir à jour. Pensez-y avant, pas seulement après.
Tétanos. Le calendrier vaccinal prévoit des rappels réguliers à l'âge adulte (tous les 10 ans en général, ou selon les recommandations locales). Après une morsure, le médecin vérifie la date du dernier rappel :
- Vaccination à jour (moins de 5 ans) — généralement pas de dose supplémentaire pour une plaie propre.
- Vaccination entre 5 et 10 ans — dose de rappel souvent administrée.
- Vaccination de plus de 10 ans ou inconnue — rappel immédiat + éventuellement immunoglobuline antitétanique pour les plaies profondes.
- Absence de vaccination documentée — protocole complet de vaccination primaire.
Rage — PPE (Post-Exposure Prophylaxis). Le principe est simple : si l'animal ne peut pas être observé (enfui, sauvage), l'exposition est traitée comme suspecte. La PPE comprend une série d'injections de vaccin. Pour les plaies graves, on ajoute de l'immunoglobuline spécifique autour de la plaie.
Point essentiel : la PPE est efficace si elle est instaurée avant l'apparition des symptômes. Une fois les symptômes déclarés, le traitement est inefficace. La décision revient toujours au médecin.
Apportez aux urgences : votre carnet de vaccination, les photos de la plaie au moment de l'incident, une brève description des circonstances. Ces informations divisent par deux le temps d'évaluation.
§ 06Chien ou chat mordu par une fouine
Deuxième scénario fréquent : une fouine a mordu votre chien ou votre chat. Cela arrive souvent la nuit au jardin ou près du poulailler. La règle vétérinaire est simple : vétérinaire le jour même, peu importe l'apparence de la plaie. Les raisons : risque bactérien et risque de rage.
Ce qu'il faut faire avant d'arriver à la clinique :
- Séparez les animaux en toute sécurité — un chien excité par le combat peut être dangereux. Portez des gants épais.
- Vérifiez l'état général — respiration, démarche, saignements importants au cou ou à l'abdomen (urgence absolue).
- Saignement modéré — rincez au sérum physiologique ou à l'eau bouillie refroidie ; n'utilisez pas d'antiseptiques pour humains (certains comme l'alcool sont irritants pour les animaux).
- Pansement léger — gaze et bandage si l'animal l'accepte.
- Transport — directement chez le vétérinaire de garde le plus proche.
À la clinique, le médecin évaluera la profondeur, nettoiera la plaie sous sédation si nécessaire (une plaie par morsure nécessite souvent un drainage et rarement une suture immédiate à cause des anaérobies !) et vérifiera le statut vaccinal contre la rage.
Si votre chien ou chat n'est pas à jour de son vaccin contre la rage et a été mordu par un animal sauvage, la situation devient un problème épidémiologique formel. L'animal doit être vacciné immédiatement et une surveillance obligatoire est généralement imposée par les autorités sanitaires.
§ 07Prévention — comment éviter la morsure
Le meilleur pansement est celui qu'on n'a pas besoin de poser. En pratique, 80 % des morsures de fouines sont évitables avec quelques règles simples.
- N'attrapez pas une fouine à mains nues. Ni à mains nues, ni avec de simples gants de jardin. Les dents percent le cuir fin sans résistance. Utilisez une cage de transport ou des gants de protection épais double couche.
- Ne mettez pas les mains dans des tas de bois ou des interstices de toiture si vous savez qu'une fouine est présente. Surtout au printemps (risques liés à la portée).
- Ne tentez pas de sortir l'animal d'un piège sans le couvrir d'une couverture ou d'un sac en toile de jute. Une fouine effrayée mordra tout ce qui passe à sa portée lors de la manipulation.
- Ne vous approchez pas d'un animal paraissant malade. Appelez un centre de sauvegarde de la faune sauvage. La rage peut rendre l'animal anormalement docile ou familier. C'est un piège.
- Ne séparez pas des animaux qui se battent avec les mains. Un jet d'eau, du bruit ou un balai sont plus sûrs que votre avant-bras entre un chien et une fouine.
- Misez sur la prévention — protégez le grenier et le poulailler. Consultez notre guide pour éloigner les fouines.
Il faut aussi garder les bonnes proportions. La fouine n'est pas un agresseur qui chasse l'homme — c'est un prédateur opportuniste avec une distance de fuite de plusieurs mètres. Elle joue un rôle important dans l'écosystème, comme nous l'expliquons dans notre texte sur le rôle des fouines et belettes. La morsure survient quand l'homme rompt cette distance.
Mordu par une fouine ? Gardez votre calme. Lavez à l'eau et au savon pendant 15 minutes, appliquez un antiseptique, faites un pansement lâche et prenez des photos. Tétanos — rappel si > 5-10 ans. Rage — évaluation par un médecin ; si l'animal s'est enfui, allez aux urgences. Visage, main, enfant, animal mordu — spécialiste le jour même sans discuter. La clé est dans les 15 premières minutes.
★Questions fréquentes
Une morsure de fouine est-elle dangereuse ?
Oui, toute morsure de mammifère sauvage est potentiellement dangereuse. Les trois risques principaux sont : l'infection bactérienne (Pasteurella), le tétanos (si non vacciné) et la rage (rare mais mortelle sans traitement préventif). Les premiers secours et une consultation médicale réduisent ces risques au minimum.
Dois-je aller aux urgences après une morsure de fouine ?
Impérativement oui si la plaie est sur le visage, la main ou une articulation, si la victime est un enfant ou une personne fragile, ou si l'animal paraissait malade ou a disparu. Pour une morsure superficielle chez un adulte à jour de ses vaccins, une visite chez le généraliste dans les 24h suffit.
Comment désinfecter une plaie après une morsure de fouine ?
D'abord, lavez pendant 15 minutes à l'eau courante et au savon. C'est l'étape cruciale. Appliquez ensuite un antiseptique comme l'octénidine ou la povidone iodée. Couvrez d'un pansement stérile lâche. Ne fermez pas hermétiquement la plaie.
La fouine peut-elle transmettre la rage ?
Oui, bien que ce soit rare en Europe occidentale. Les mustélidés peuvent être des porteurs secondaires. Toute morsure par un animal sauvage dont on ne connaît pas l'état de santé est traitée comme une exposition potentielle. La prophylaxie post-exposition (PPE) administrée rapidement est efficace à 100%.
Que faire si une fouine a mordu mon chien ou mon chat ?
Consultez un vétérinaire le jour même. Lavez la plaie à l'eau bouillie ou au sérum physiologique. Le vétérinaire décidera d'une antibiothérapie et vérifiera le rappel de vaccination contre la rage, obligatoire en cas de contact avec la faune sauvage.
Quand faut-il faire un rappel antitétanique ?
Chez l'adulte, un rappel est conseillé tous les 10 ans. En cas de morsure, si votre dernier vaccin date de plus de 5 à 10 ans, un rappel immédiat est généralement pratiqué par le médecin pour garantir une protection maximale.



